Raiva
A raiva é uma doença viral aguda capaz de afetar todos os mamíferos e pode ser transmitida aos humanos pela mordedura, lambedura e/ou arranhadura de animais infectados. Depois de multiplicar-se no local da lesão, o vírus migra principalmente para o cérebro, causando problemas neurológicos, e para as glândulas salivares, por onde é eliminado (saliva). A doença, uma vez instalada, leva ao óbito em praticamente todos os casos — no Brasil, apenas duas pessoas sobreviveram à raiva, com sequelas graves e permanentes.
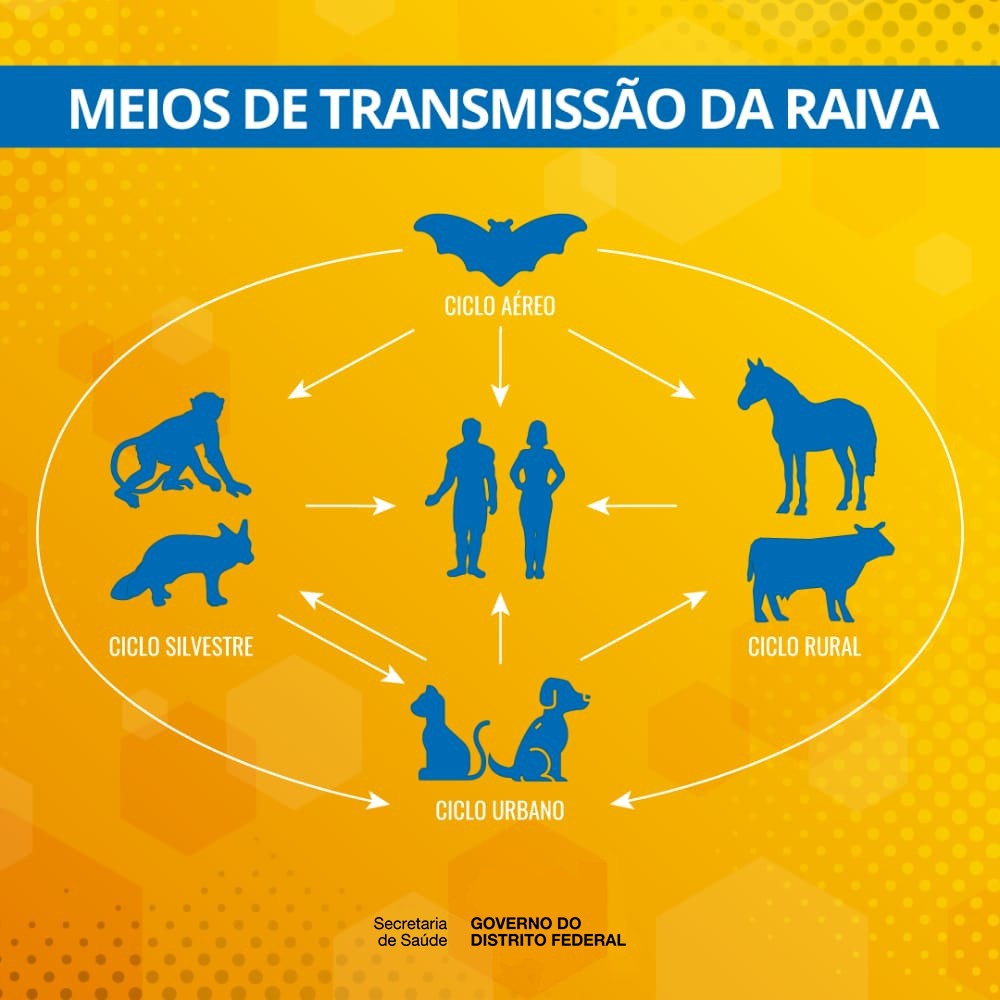
As ações de prevenção e controle são realizadas por órgãos de saúde e de agricultura, com foco
nos diferentes ciclos de transmissão da doença:
- ciclo urbano (cães e gatos);
- ciclo rural (animais de produção, como bovinos, equinos, caprinos, ovinos e suínos);
- ciclo aéreo (morcegos);
- ciclo silvestre (demais animais de vida livre).
Raiva animal
Os animais carnívoros, como cães e gatos, comumente tornam-se agressivos e começam a morder pessoas, animais e objetos quando infectados. Os animais herbívoros (por exemplo, animais de produção) costumam apresentar com mais frequência dificuldades na locomoção, em vez de sinais de agressividade. Em todas as espécies pode haver mudanças súbitas de comportamento (como isolar-se ou esconder-se), vocalização anormal (por exemplo, miados e latidos diferentes do habitual), salivação excessiva, dificuldade para engolir (aparentando um engasgo), convulsões, paralisia das patas traseiras (como se estivesse descadeirado), paralisia total e morte em poucos dias de evolução da doença, exceto no caso dos morcegos, que podem abrigar o vírus por longos períodos sem sinais aparentes.
Raiva em cães e gatos
Cães e gatos contraem a raiva principalmente quando se envolvem em brigas com outros animais ou quando caçam morcegos e animais silvestres. Nos caninos e felinos, sabe-se que a eliminação de vírus pela saliva ocorre de 2 a 5 dias antes do aparecimento dos sinais da doença.
No Distrito Federal, a raiva em cães e gatos é controlada, não havendo casos registrados desde 2001. Para manter esse cenário, é indispensável aderir à vacinação de seu animal de estimação, disponibilizada gratuitamente pelos órgãos de saúde durante as campanhas anuais e ao longo de todo o ano. Todos os cães e gatos precisam ser imunizados, pois mesmo animais que vivem em casas ou apartamentos podem se infectar por contato com animais invasores, como morcegos.
| Veja informações sobre a vacinação de cães e gatos Confira os locais de vacinação antirrábica de cães e gatos no DF |
| Em caso de cães e gatos com sinais de raiva, acione a vigilância ambiental pelo telefone (61) 3449-4434 (Whatsapp) ou pelo e-mail: zoonosesdf@gmail.com — lembre-se de que os órgãos de vigilância ambiental não são responsáveis por resgatar animais de rua |
Raiva em animais de produção
Os bovinos, ovinos, caprinos, equinos e suínos são infectados principalmente pela mordedura de morcegos hematófagos (que se alimentam do sangue do animal). Para os produtores, a principal forma de prevenir a raiva nos rebanhos é a vacinação antirrábica, recomendada no âmbito do Programa Nacional de Controle da Raiva dos Herbívoros – PNCRH, que inclui inúmeras outras ações de prevenção da doença nos animais de produção, inclusive ações voltadas ao controle das espoliações por morcegos hematófagos. No Distrito Federal, a Secretaria de Agricultura (SEAGRI-DF) é o órgão responsável por executar o PNCRH. A suspeita de raiva em rebanhos requer notificação imediata aos órgãos de agricultura. Para saber mais, visite as páginas abaixo.
Clique neste link para saber mais sobre a raiva em animais de produção
Clique neste link para mais informações sobre o PNCRH
Clique aqui para acessar a página informativa da SEAGRI-DF
Raiva em morcegos e outros animais silvestres
Morcegos e outros animais silvestres se infectam com o vírus da raiva principalmente durante disputas territoriais e por alimento. O controle da raiva em animais silvestres é extremamente desafiador, já que vacinação em massa não é viável e o extermínio dessas espécies é crime.
Dessa forma, a manutenção dos ecossistemas e do equilíbrio ambiental é essencial para que a fauna silvestre permaneça em seu habitat e não invada os agrupamentos humanos. O comportamento e a evolução da doença nas populações selvagens são menos conhecidos, por sso a atenção aos sinais de alerta deve ser ainda maior. Quanto aos morcegos, são sinais de alerta:
- vôo durante o dia (morcegos saudáveis são noturnos e a atividade diurna é um sinal de comportamento alterado);
- estarem caídos ou pendurados em locais baixos (um morcego saudável não se mantém ao alcance de pessoas e outros animais);
- dificuldades para voar ou vôo desorientado (voar em círculos, cair constantemente ou não conseguir decolar);
- comportamento aparentemente “dócil” (pode indicar que o animal está sem capacidade de reagir, pois os morcegos evitam contato com os humanos);
- agitação ou agressividade inesperada.
Cabe ressaltar que os morcegos que se alimentam de frutos e insetos são animais adaptados às áreas urbanas e também podem transmitir a raiva — não apenas os morcegos hematófagos, que são registrados apenas em áreas rurais do Distrito Federal.
| Morcegos e outros animais silvestres são protegidos por lei e matá-los é crime. Para recolhimento de animais caídos, mortos ou suspeitos, acione a vigilância ambiental pelos telefones (61) 3449-4432 (vigilância de epizootias em animais silvestres) ou (61) 3449-4434 (Whatsapp), ou pelo e-mail: zoonosesdf@gmail.com. |
Raiva em seres humanos
Os primeiros sinais da raiva em seres humanos são similares aos de várias outras doenças (por exemplo, febre, mal-estar, perda do apetite, cefaleia, náuseas etc.). No entanto, em poucos dias o paciente evolui para sintomatologia neurológica, apresentando alterações de comportamento, espasmos, convulsões, delírios, alucinações e paralisia, além de salivação intensa e dificuldade
para beber água e deglutir alimentos, de maneira semelhante ao que ocorre com os animais, até
a instalação de um quadro de coma, seguido de morte.
A doença é transmitida aos humanos principalmente por meio de mordidas de animais infectados, pois o vírus é eliminado a partir da saliva. Arranhões também podem inocular o vírus na pele, porque a maioria dos animais (e principalmente os felinos) têm o hábito lamber o próprio corpo, inclusive as patas, o que deposita saliva nas unhas. Lambidas de animais infectados sobre lesões ou feridas na pele, ou sobre mucosas, também permitem a entrada do vírus.
A raiva não é transmitida aos seres humanos por:
- apenas tocar no animal ou estar no mesmo ambiente que ele;
- inalar o vírus, exceto ao entrar em cavernas com grandes populações de morcegos, em que a carga de vírus suspenso pode ser muito alta;
- contato com fezes e urina;
- ingestão de carne ou leite;
- acidentes com roedores (ratos, ratazanas, porquinhos-da-índia, esquilos etc.) e coelhos, considerados animais de baixo risco;
- acidentes com répteis e aves (não são mamíferos e, por isso, não se infectam com o vírus da raiva).
O último caso de raiva humana no Distrito Federal ocorreu em 2022 e, antes disso, havia 44 anos sem registros (desde 1978). A maneira mais eficaz de prevenir a doença é a realização de protocolos de profilaxia (prevenção), que incluem a administração de vacina antirrábica e soro antirrábico, se necessário, conforme a avaliação de cada caso pelo serviço de saúde. Os protocolos são oferecidos em duas modalidades:
- profilaxia pré-exposição, indicada a profissionais de saúde, agropecuária, meio ambiente, ecoturismo, entre outros, expostos a risco constante;
- profilaxia pós-exposição, indicada após acidentes com animais que possam transmitir o vírus.
Quem deve receber e como funciona a profilaxia pré-exposição?
As pessoas que trabalham em contato permanente com animais que podem transmitir a raiva devem receber o esquema de profilaxia pré-exposição (vacinação), indicado para:
- médicos veterinários, engenheiros agrônomos, zootecnistas, biólogos e estudantes dos respectivos cursos;
- funcionários de zoológicos, clínicas veterinárias e propriedades rurais;
- técnicos e auxiliares de laboratórios de virologia e diagnóstico para raiva;
- voluntários de serviços ambientais e ONGs de proteção animal;
- speleólogos;
- guias de ecoturismo;
- quaisquer outras categorias em que o indivíduo mantenha contato constante com mamíferos.
Os indivíduos que têm indicação de profilaxia pré-exposição devem procurar as unidades de
referência da sua área de residência para receber a vacina e apresentar comprovante de
atividade ocupacional de risco ao vírus da raiva (crachá funcional, declaração laboral ou
declaração escolar).
Clique neste link para informações sobre os locais (dias e horário de atendimento) que
realizam profilaxia pré-exposição antirrábica humana
Após a vacinação, a sorologia (contagem de anticorpos no sangue) deve ser realizada
periodicamente, para verificar se a pessoa continua imune ou precisa de doses de reforço, de
acordo com avaliação de um profissional de saúde. Os profissionais que têm indicação de
controle sorológico devem procurar a unidades básica da sua área de residência para
atendimento conforme fluxo de cada unidade.
O que fazer em caso de acidente com animais?
- Lave imediatamente o ferimento com água e sabão;
- Busque uma Unidade Básica de Saúde (UBS) para receber orientações e avaliar a necessidade de uso de vacina ou soro (profilaxia pós-exposição);
- Nunca interrompa o tratamento indicado por conta própria;
- Se o animal apresenta sinais suspeitos de raiva, acione a vigilância ambiental pelos telefones (61) 3449-4434 (Whatsapp) ou (61) 3449-4432 (vigilância de epizootias em animais silvestres), ou pelo e-mail: zoonosesdf@gmail.com.
Confira aqui a lista de salas de vacinas e os horários de atendimento para profilaxia pósexposição e os hospitais que fazem aplicação de vacina e/ou soro.
Os profissionais do SUS são treinados para avaliar o acidente de acordo com as características do paciente, do ferimento e do animal envolvido, com vistas à indicação da conduta adequada, conforme as recomendações internacionais e do Ministério da Saúde.
| Não há motivo para entrar em pânico ou preocupar-se se você procurar o serviço de saúde e seguir todas as medidas recomendadas após o acidente. |
Se a agressão foi pelo seu próprio animal de estimação, ele está com a vacinação em dia, não possui acesso à rua e não teve contato com nenhum animal desconhecido ou de outra pessoa nas últimas semanas, não há risco de raiva. Em caso de dúvida, não hesite em buscar atendimento.
Como me proteger de outras formas?
- Mantenha a vacinação dos seus animais em dia, conforme orientação veterinária. Se você cuida de cães e gatos que vivem na rua, vaciná-los é ainda mais importante para proteger sua saúde;
- Mantenha cães e gatos resgatados em ambiente separado, sem contato com outros bichos, em observação por até 8 semanas (caso apresente alterações de comportamento ou sinais sugestivos de raiva, procure o serviço de saúde);
- Evite contato com animais desconhecidos ou sem donos, principalmente se estiverem se alimentando, com cria, dormindo ou se você não entende de comportamento animal;
- Não deixe seu cão ou gato solto na rua sem supervisão;
- Não se aproxime de animais ao viajar para países em que a raiva animal é endêmica (maioria dos países da África e da Ásia e alguns países da América do Sul e Central);
- Não toque em morcegos ou animais silvestres caídos ou que tenham invadido a sua casa; nesses casos, acione a vigilância ambiental pelos telefones 61 3449-4434 (Whatsapp) ou 61 3449-4432 (vigilância de epizootias em animais silvestres), ou pelo e-mail:zoonosesdf@gmail.com);
- Não alimente nem acaricie animais silvestres, pois além do risco de raiva, você pode causar prejuízos à fauna e ao meio ambiente.
| Raiva mata, e não existe tratamento comprovadamente eficaz — previna-se! |
Para maiores informações:
- Boletins epidemiológicos- Clique aqui
- Notas técnicas- Clique aqui
Cartaz - Prevenção da Raiva Humana
